変形性膝関節症(以下、膝OA)の主症状は「痛み」となります。
➢歩くときに膝に痛みがあって満足に歩けない
➢膝が痛くて正座が出来ない(膝が曲がらない場合もあり)
➢膝が痛くて長く立てない
などの訴えを多く聞きます。
多くの場合まずは消炎鎮痛により症状を抑えていくことになりますが、
変形が進み、痛みが増悪した場合に手術適応となり人工の関節を入れることになります。
※人工関節=TKA(人工膝関節置換術)
人工関節の手術をすることで多くの場合、痛みが取れ満足に動けるようになります。
しかし、まれに手術をしても痛みが取れないケースを経験します。
この場合、神経系の問題が関与していることがあります。
今回は、この膝OA患者の神経症状について掘り下げていきたいと思います。
1.膝OA患者に見られる神経障害性疼痛
まずは先行研究をご紹介します。
膝OA患者の神経系の問題が原因で生じている疼痛の割合を調べた研究です。
膝OAを発症している高齢者の約1/4に神経障害性疼痛が見られた
Neuropathic pain symptoms in a community knee OA cohort.より引用
この研究では、28%の方が神経障害性疼痛を呈していたと報告されています。
思ったより多くの膝OA患者が神経症状を呈していることがわかります。
そして、合わせてTKA術後患者の神経症状を調べた研究では12%もの患者に神経障害性疼痛をきたしているという結果が出ています。
TKA術前患者の12%に神経障害性疼痛の要素を有する患者が存在した
整形外科入院患者における神経障害性疼痛の頻度-スクリーニングツールを用いた横断的調査-より引用
「TKA術後患者に神経障害性疼痛が12%存在した」という結果は、
12%の方は術前にあった膝痛は消失していないということになります。
痛みを取るために行った手術で痛みが取れなければ、手術を受けた側からすればちょっとショッキングですよね・・・。
当然、手術前に様々な検査を行うため、関節の問題(OAの進行など)はあったので、術前後で痛みが全く変わらないなんてことは一概には言えないと思います。
しかし、逆に考えれば、
術前から神経障害性疼痛の存在を評価し、判断出来ていれば手術一辺倒から他の選択肢も広がったかもしれません。
この辺りは、手術前の膝OA患者と関わる頻度の多い理学療法士がしっかり評価できるべきだと思います。
術前のリハビリや外来リハビリの段階で「痛みの原因」を特定し、手術により大幅に改善されるものなのか?を知っていくことが重要ではないかと思います。
そして、仮に神経障害性疼痛の要素も併せ持っている場合は、術前から対応しておけば術後の不安は多少は解消されるものと思われます。
2.膝OA患者の多く見られる神経障害性疼痛の原因
膝OA患者に見られる神経障害性疼痛の原因を挙げていきます。
神経障害性疼痛が起こる場合、基本的に神経系に何らかの刺激が入るから生じるわけであります。
つまり、神経の走行のどこかで”絞扼”が起こっているというわけです。
膝に影響する神経は「伏在神経」になります。
この伏在神経が刺激されることで、膝OAの痛みや鵞足炎なんかと混同されてしまいます。
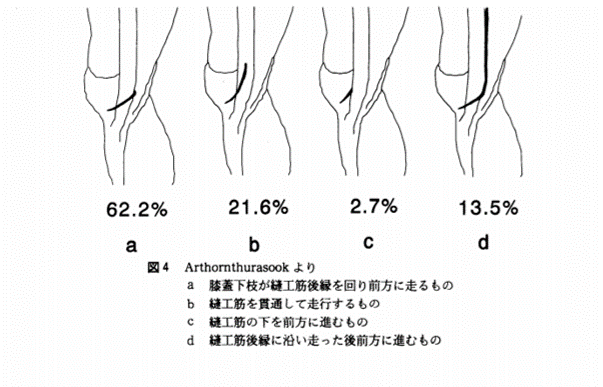
この伏在神経の主な絞扼部位は「Hunter管」と「縫工筋貫通部」の2部位になります。
①Hunter管での絞扼症状
Hunter管とは、長内転筋・内側広筋・縫工筋・大内転筋に囲まれた筋膜のトンネルをハンター管(内転筋管)と言います。
このHunter管の前方で内側広筋と長内転筋の間には、線維性隔壁である広筋内転筋板が存在し、同部を伏在神経が貫通しています。
このことから、内側広筋の過剰収縮は広筋内転筋板の緊張を高めることで伏在神経が絞扼されると考えられます。
Hunter管での絞扼の有無を評価する方法
【方法】
①側臥位にて股関節を伸展・外転位に誘導する
※伏在神経および大内転筋を緊張させた状態となる
②上記の状態から膝関節の伸展運動を行わせ、この時にセラピストは抵抗し、内側広筋の等尺性収縮を引き出す(膝の伸展運動を誘導する)
③内側広筋の収縮を引き出すことで”広筋内転筋板”を緊張させ、疼痛の再現性を診る
【判定基準】
普段感じる膝内側の痛みが、上記のテストで再現されれば陽性とする
【対策】
①Hunter管を構成する筋群(長内転筋・内側広筋・縫工筋・大内転筋)に対してリラクセーションを実施し変化を確認する
②対象となる筋になぜ負荷がかかっているか姿勢や動作を評価し、異常があれば動作指導・姿勢改善などを行っていく。
②縫工筋貫通部での絞扼症状
伏在神経膝蓋下枝には様々な走行(分岐のタイプ)があり、特に縫工筋腱を貫くタイプでは、縫工筋の過剰収縮によって膝蓋下枝が絞扼されやすいとされています。
分岐のタイプに関しては以下の研究をご参照ください。
研究によってはパーセンテージに変化がありますが、一定量は縫工筋を貫通して伏在神経が走行している例がいることは確実です。
Arthornthurasook1)らは屍体37肢で筋後縁を回るもの23肢(62.2%),筋を貫通するもの8肢(21.6%),筋の下を前方に進むもの1肢(2.7%),筋後縁に沿い走った後前方に進むもの5肢(13.5%)の数を挙げている
松永 和剛・他 伏在神経膝蓋下枝の走行 について,整形外科・災害外科.46(3):838‐840,1997より画像引用
Study of the infrapatellar nerve.より引用
評価方法
【方法】
①側臥位にて股関節の伸展・内転・内旋の肢位をとる(伏在神経および縫工筋を緊張させた状態)
②上記の状態から縫工筋の収縮を引き起こす(等尺性収縮を促す)
※縫工筋の収縮(股関節の屈曲・外転・外旋を誘導する)
【判定基準】
縫工筋の等尺性収縮により疼痛の再現が得られる場合は陽性と判断
【対策】
養成と判断された場合は、縫工筋のリラクセーションを実施していく
※縫工筋を貫通しているだけであるため、縫工筋に対し介入することで症状が改善することはやや半信半疑・・・。
ただし、臨床上縫工筋の過剰収縮や短縮がある場合は、アプローチの優先順位は高くなる
3.まとめ
今回は、膝OA患者の膝内側の痛みについて記事にしていきました。
膝の内側が痛いからと言って、すべてがすべてOA(変形からくる痛み)からの問題ではないということを今回知ることが出来ました。
研究結果からみても、意外と神経系の症状(20~30%程度)は多く見受けられています。
そして、TKA術後にも同様に神経症状(12%程度)が確認されています。
この結果は、術後の満足度を高めるうえでは邪魔な存在になってきます。
我々理学療法士がすべきことは、術前から疼痛の種類・パターンを把握しそれを患者と共有することではないかと思います。
➢この痛みは一体何が原因なのか?(関節系?・神経系?・筋の問題?など・・・)
➢この状態であれば術後どのような経過を辿るのか?(術後に痛みは軽くなるのか?・残存するのか?)
こういった部分を把握し、患者に説明できることでリハビリによる機能改善はもっと効果的なものになると思います。
ということで、私もしっかりやっていきたいと思います・・・(^▽^;)
それでは本日はこの辺で。
今回も最後まで読んでいただきありがとうございました。

コメント