人工股関節全置換術(Total Hip Arthroplasty:THA)は、転倒により股関節の骨折(大腿骨頸部骨折)を起こした方に適応される手術になります。
また、股関節の変形(変形性股関節症)の場合は、重症度にもよりますが、多くは人工骨頭置換術(Bipolar Hip Arthroplasty:BHA)という骨頭側だけの置換術を行う手術が適応されます。
意外とTHA・BHAは混同されてどちらも「THA」と呼ばれていることもありますが、術式は違います。
そんな股関節の手術ですが、術後のリハビリを行う中で”脚長差”が問題になることが多々あります。
脚長差があると、歩きにくくなったり、不要な痛みが出現することもあり、術後の満足度に大きな影響を及ぼします。
この脚長差はいくつか種類があり、その中でも”自覚的な脚長差”が術後の満足度に影響しているとされています。
実際の研究では、この自覚的な脚長差は、手術に対する不満と有意な相関関係があり、長期的に見てもTHA術後の自覚的な脚長差は身体機能の低下と不満と大きく関わっていると結論付けられています。
以下がその文献になります。
この研究をベースに日本でも脚長差に関する研究が進められています。
今回は、実際にTHA術後に、画像上は脚長差がないにも関わらず、自覚的な脚長差と、筋機能の問題による機能的脚長差を呈した患者を担当し、評価に基づきアプローチしたところ脚長差の改善を認めたためここで紹介していきます。
1.まずは簡単に”THA”とは?脚長差との関連性は?
股関節の軟骨がすり減ってくると痛みが強くなり、関節自体の動きが悪くなったり、歩きにくくなってきます。
このように障害のおこった関節を金属やセラミック、ポリエチレンなどでできた人工の関節で入れ替えることで、痛みがなくなり、歩行能力が改善されます。
このような手術を人工股関節置換術といいます。
股関節の受け皿となる”臼蓋”と、はまり込む側の”大腿骨頭”の両者を人工物に入れ替える手術を人工股関節全置換術(THA)と呼びます。
このTHAですが、主に、変形性股関節症や関節リウマチ、大腿骨頭壊死、骨折などにより変形した関節が適応になります。
THAを行うことで痛みがなくなり、短縮した下肢を1-2cm程度長くすることが可能で、歩行能力が改善されます。
ここまで聞くと完璧な手術にも思いますが、デメリットもあります。
THAは長い年月が経過すると股関節自体に緩みが生じ、入替え(再置換)の手術が必要な場合があります。
一般的に、20年が経過すると約60%の患者さんで緩みが生じ、その中で約半数の患者さんが再置換手術を受けているとの報告があります。
そんなメリット・デメリットのあるTHAですが、
インプラントや手術手技の進歩によって耐用年数が長期化しており、手術件数も年々増加傾向にあります。
また、THAの原因疾患である変形性股関節症や大腿骨頭壊死症そのものの有病者数も経年的に増加しています。
変形性股関節症に至ってはその有病者数は推定120万~420万人に換算され、近年の大規模コホート研究ROADstudyでは、X線所見に基づく有病率が従来の有病率に比較して高いことが指摘されています。
2.THA術後の問題
THA術後に限らず、すべての手術後は様々な問題が生じます。
THA術後に起こる特有の問題もいくつかありますので紹介していきます。
①深部静脈血栓症(DVT)と肺塞栓症(PE)
血栓とは血管の中にできる血の塊です。
人工関節の手術の術中もしくは術後に、深部静脈に血栓が生じる深部静脈血栓症(DVT)が起こる場合があります。
血栓が生じると、脚のむくみや痛みなどが起こります。
また、この血栓が静脈壁から遊離して肺動脈に詰まる場合があり、これは肺塞栓症(PE)と呼ばれ生命に関わることもあります。
肺塞栓症の発生率は約0.7%といわれています。
深部静脈炎や血栓症の予防のため、圧迫包帯や弾性ストッキングで下肢の静脈の血流障害を予防したり、血液の凝固をふせぐ薬剤を用いたり、脚を自動的にマッサージする器械を用いたり、早期に脚の運動を開始するなどの方法がとられます。
②神経麻痺
人工関節の手術を行うと、まれに神経麻痺が起こる場合があります。
神経麻痺の発生率は人工股関節手術をした人の0.6~3.4%に起こるといわれており、めったに起こらない合併症ですが、足の一部の感覚が失われたり、痛みがでたりして、筋力の回復に時間がかかってしまうため深刻な問題です。
しかし、多くの症例では徐々に回復し、術後1年程度で正常にまで回復すると言われています。
経験談ですが、THA術後に「下垂足(腓骨神経麻痺)」が生じた例や、SLRが困難になるといった「大腿神経麻痺」が生じた例があります。
神経障害には、術中の刺激も当然あるようですが、それ以外に「神経の伸張性低下」も関わっているようです。
術後は一般的に足が長くなります。それに対し長く変形していたために、神経の他に筋などの組織は変形に伴い伸張性が低下しています。
そのため、術後は神経の長さが足りず、神経障害を引き起こしてしまうといった問題も生じるわけです。
③感染症
人工関節の手術では、細菌感染が起こることがあります。
感染には早期感染と晩期感染があり、早期感染は主に手術時の感染が原因と考えられています。
これに対し、手術後3ヶ月以上たって起こる”晩期感染”は、”早期感染”に比べ頻度は低いですが、体調をひどく崩したとき(ガン、肝機能障害、糖尿病の悪化)などに起こることがあります。
感染は抗生物質などで治療できますが、深刻なときは人工関節の抜去が必要となる場合があります。
感染の起こる確率は0.3~3%といわれています。
④脱臼
THA術後に、無理な姿勢や動きをすると脱臼することがあります。
初回のTHA術後患者では大体1~5%の確率で脱臼が起こるとされています。
また、THAの再置換術後の患者では5~15%の確率で脱臼が起こるとされています。
一度脱臼すると、その後は脱臼するリスクが高まるため、術後の脱臼には十分注意する必要があります。
⑤人工関節のゆるみ
細菌感染により骨の一部が溶けると、人工膝関節と骨との間にゆるみを生じることがあります。
また、人工股関節のポリエチレンや金属の摩耗粉が生じ、この摩耗粉を細胞が取り込んで炎症を起こしたり、摩耗粉が人工関節と骨の隙間に侵入し骨が溶解すると人工関節にゆるみが生じることがあり、場合によっては人工関節を入れ替える手術が必要になります。
⑥人工関節の破損
□繰り返しの大きな衝撃が加わる
□人工関節がガタつく
□バランスよく荷重できていない
上記のような場合、人工関節のポリエチレンや金属が異常に摩耗したり破損することがあります。
多くの摩耗粉が発生するので人工関節のゆるみも出ます。
⑦脚長差
THAでは脚長を補正するようい手術が行われますが、画像上で脚長が補正されたにも関わらず、術後早期には術側下肢の延長感を訴える例が少なくありません。
一般的に3㎝以内の脚長差は身体各部の代償によって異常を認めないと考えられてきましたが、THA例においてはわずかな脚長差であっても自覚的な脚長差間(perceived leg length discrepancy:PLLD)を訴える症例が意外と多いのです。
THA術後のPLLDは術後経過と共に減少することが報告されていますが、一方で数年が経過してもPLLDが残存する症例が存在することも報告されています。
脚長差自体が存在すると、腰椎・膝関節といった隣接関節への力学的負担を増大させ、膝痛や腰痛を引き起こすことが明らかにされており、これら二次的障害を予防する上でも脚長差の是正を図ることが重要となります。
3.実際の症例紹介
ここからは実際のケースの紹介になります。
【今回のケースの現病歴】
畑仕事をしていて変な姿勢をとったときに股関節に違和感を感じた。
それから少しづつ右の股関節に痛みを感じるようになり、病院受診を行う。
検査の結果、右変形性股関節症と診断される。
痛みが軽減しないことと今後も痛みが長引くことを懸念して手術を決意。
術前から畑仕事など屋外での活動が多く術後もある程度の活動量が必要な患者であった。
4.理学療法評価(術後)
術後の評価結果をポイントだけ抜粋して紹介します。
①手術について
●THA(ALS:前側方侵入)にて施行
●術後の指示⇒股関節の過度な伸展・内転・外旋には注意して(脱臼リスク)
●術後の経過は良好でADLは順調にupしていた
②疼痛
歩き始めに股関節の付け根に痛みがあり、歩き出すと痛みは軽くなる
しかし、長距離になると再び痛くなる
③可動域
●股関節の伸展可動域⇒―5°と制限あり(退院時は5°~10°まで改善)
●股関節の外転可動域⇒20°(退院時は30°~35°まで改善)
④筋力
極端な筋力低下は認めなかったが、殿筋群・股関節屈筋に筋力低下を認めた
⇒
退院時には殿筋群の個別的な収縮感も得られるようになっていた
⑤歩行状態
●右下肢への荷重を避けるようにして歩くしぐさあり
●体幹の横ブレが顕著で前方への推進力が抑制されており、非効率な歩行となっていた
⑥脚長差
●レントゲン上の脚長差は認めず(寛骨の涙痕と小転子との関係性で評価)
●背臥位で両足を伸ばした状態で1.5横指分の脚長差を認めた(右足が長い)
●長坐位になると脚長差は少し改善して0.5~1横指の脚長差となっていた
※背臥位では骨盤の高さに左右差を認める(右側下制ぎみ)
5.問題点の整理
今回は”脚長差”を軸に考えていきます。
レントゲン上では脚長差を認めていないという事は、骨構造的には何ら問題ないことを示します。
つまり、「構造上の脚長差はない」ということになります。
しかし、背臥位では脚長差を認めています。
構造上の問題は無いわけなので、見かけ上の脚長差(機能的脚長差)ということになりますが、実際にそれが原因で歩容が崩れていたり歩きにくさに繋がっていたり痛みが出ていれば大問題です。
背臥位では、脚長差を1.5横指分認めており、骨盤の高さも左右差がありました。
このことから「骨盤の側方傾斜」が見かけ上の脚長差を作っていることが考えられました。
この骨盤の側方傾斜による見かけ上の脚長差(機能的脚長差)の原因は、「腰椎の側屈」・「内転筋の短縮」や「外転筋の短縮」などが関わっていると言われています。
上記の文献から得られた情報と実際の身体の評価を照らし合わせ”機能的脚長差”の改善するために、機能アプローチを行いました。
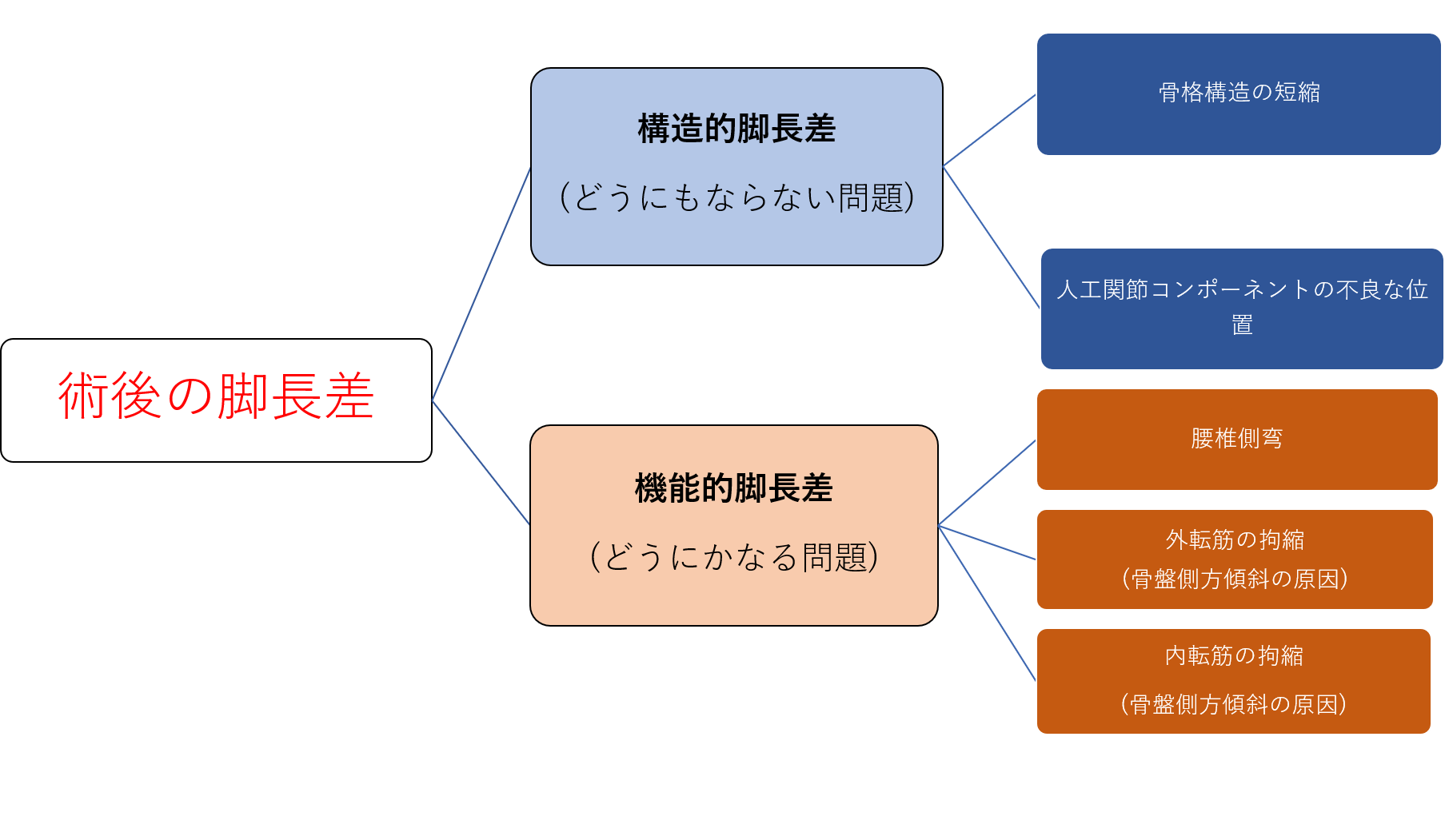
6.脚長差の種類
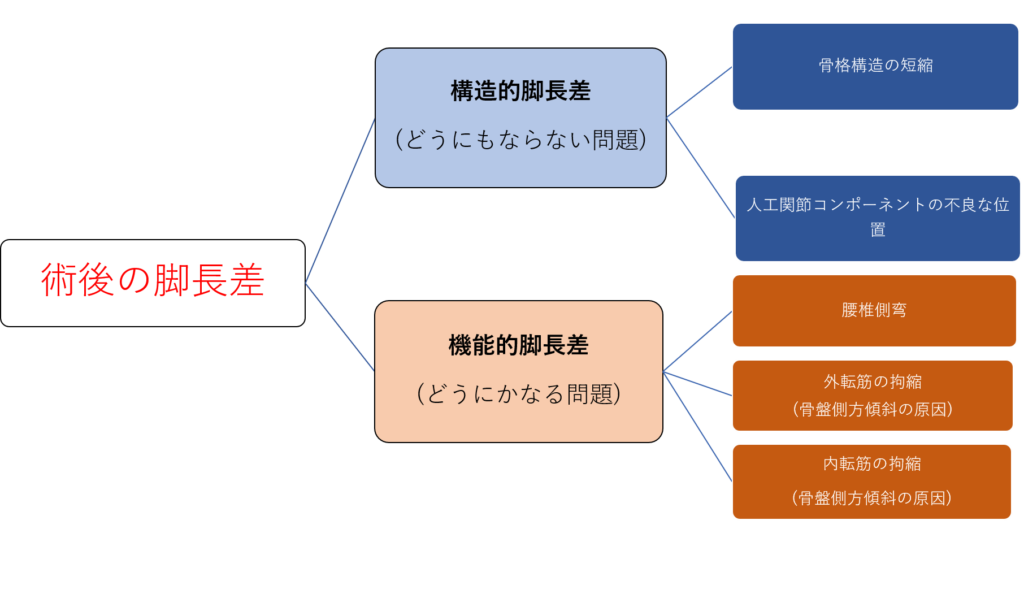
図:脚長差の種類
脚長差は、大きく2種類に分けられます。
□構造的脚長差
□機能的脚長差
この2種類ですね。
最近では、それにプラスして「自覚的脚長差」というワードが増えてきています。
【構造的脚長差】
・骨格構造の短縮や人工関節コンポーネントの不良な位置によって生じる
【機能的脚長差】
・骨盤側方傾斜を引き起こす股関節外転・内転拘縮や腰椎側弯によって生じる
このように分けられます。
リハビリ的視点でいえば、リハビリで改善可能な脚長差は「機能的脚長差」で、足底版などで対処療法を行うのが「構造的脚長差」になります。
脚長差はレントゲンで評価ができ、構造的な問題なのか、機能的な問題なのかを判断していきます。
7.実際に脚長差を改善した方法
ここからは今回実際に、脚長差を改善した方法を紹介します。
先程も述べましたが、今回の症例の脚長差は、「機能的脚長差」であったため大きな改善を得ることが出来たということを念頭に置いて読んでください。
アプローチはいくつか行っていきましたが、個人的に今回の症例に最も効果が高かったと思ったものは、「中殿筋の等尺性収縮」と「骨盤揺らし運動」の2つになります。
その辺も踏まえて以下にまとめていきます。
①背臥位で骨盤揺らし運動
これは術後初期からも出来る簡単な運動です。
故に私は術後早期から自主訓練として指導しています。
方法は簡単です。
【方法】
・背臥位になる(下肢は伸ばしておく)
・骨盤に手を当てる(患者本人が)
・交互に骨盤を下制させていくor交互に骨盤を引き上げていく
・できるだけリズミカルに行っていく
【頻度】
・2分程度連続して骨盤の引き上げ運動を行う
・疲れない程度のスピードで
・疲れたらいったん休憩して自分のタイミングで再開してもらう
脚長差がある場合、骨盤が下制しているため、「骨盤の引き上げ」を意識させていきます。
意外と簡単に思うかもしれませんが、THA術後の患者さんなんかは大抵上手くできません。
大体、膝の屈伸を使って運動しているように見せます・・・
骨盤の運動をしているのに、膝が浮き上がっていたら要注意です。しっかり指導しないと運動の意味がありません。
このように出来ない理由としては、骨盤の下制や引き上げを使うこと自体、脳が忘れているんだと思います。
これはTKAの患者さんにも共通しているように思います。
長年の不良姿勢や異常動作パターンから脱却できないためにこういった細かい運動ができなくなっているということですね。
②中殿筋の等尺性収縮トレーニング
今回のケースは、前側方侵入であるため、中殿筋は大きく刺激されていません。
しかし、同じ股関節の外転筋である大腿筋膜張筋は大いに刺激され機能不全を引き起こしていました。
大腿筋膜張筋が緊張しているおり、さらに動きの中でも大腿筋膜張筋を使うような姿勢や動作パターンを取っていたため、必然的に中殿筋の筋機能低下を引き起こしていました。
また文献からは、
機能的脚長差に対し、中殿筋の等尺性収縮トレーニングを継続して行ったところ、脚長差の改善を認めた
という結果も出ています。
これらのことから、中殿筋の等尺性収縮トレーニングを実施していきました。
具体的な方法は以下の通りです。
【方法】
・側臥位になる
・股関節を出来るだけ伸展位にもっていく(この時腰椎の過伸展が出ないように注意!)
・伸展位にもっていったら、そこから軽度外転させ、そこでキープさせる
・中殿筋の後部線維あたりにしっかり収縮が入っているかを確認しながら等尺性収縮トレーニングを行っていく。
【頻度】
・6秒間キープを10回実施していく
※代償で始めたらそれ以降は中止する
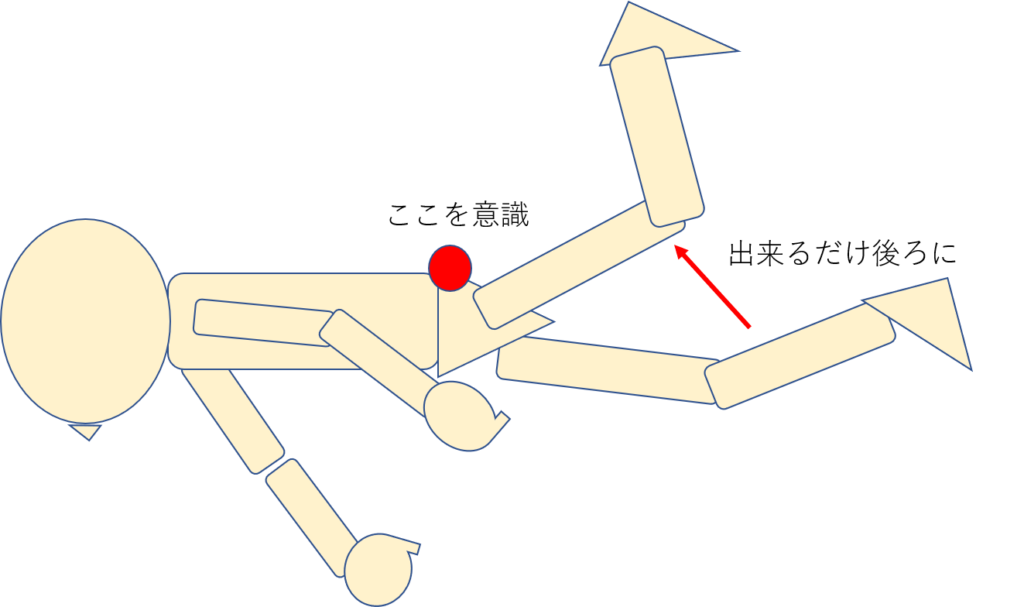
図:中殿筋の等尺性収縮トレーニング
③内転筋のリリース
内転筋は非常に固くなりやすい筋です。
固くなって、機能不全を起こします。
脚長差の視点から考えると、内転筋の拘縮により内転位に誘導され、結果的に骨盤の引き下げ下肢延長を引き起こします。
この内転筋の治療方法は以下の記事にまとめています。
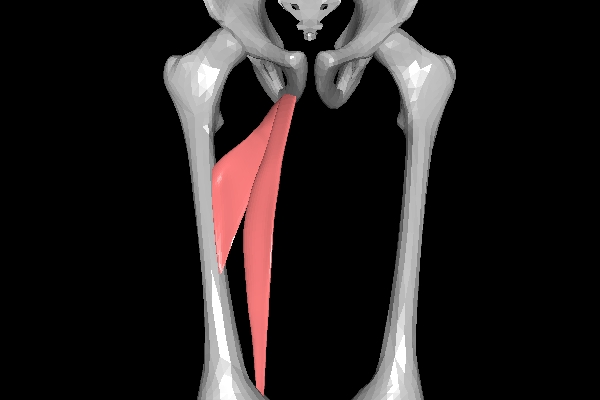
④体幹の立ち直り運動
体幹の立ち直り反応が出ると、正常な腰椎・骨盤の連動した動きが得られるようになります。
つまり、体幹の立ち直り反応は、腰椎の側屈改善や骨盤の側方傾斜の改善に関与してくるってことです!
この運動は、①でも挙げた「背臥位での骨盤揺らし」の後に行うと効果的です。
いきなりこの運動を行っても大抵は上手くできません。
ちなみに、この運動は”トレーニング”というよりは”協調的な運動”としての側面が強いです。
どういった目的で行うかは意外と重要です。
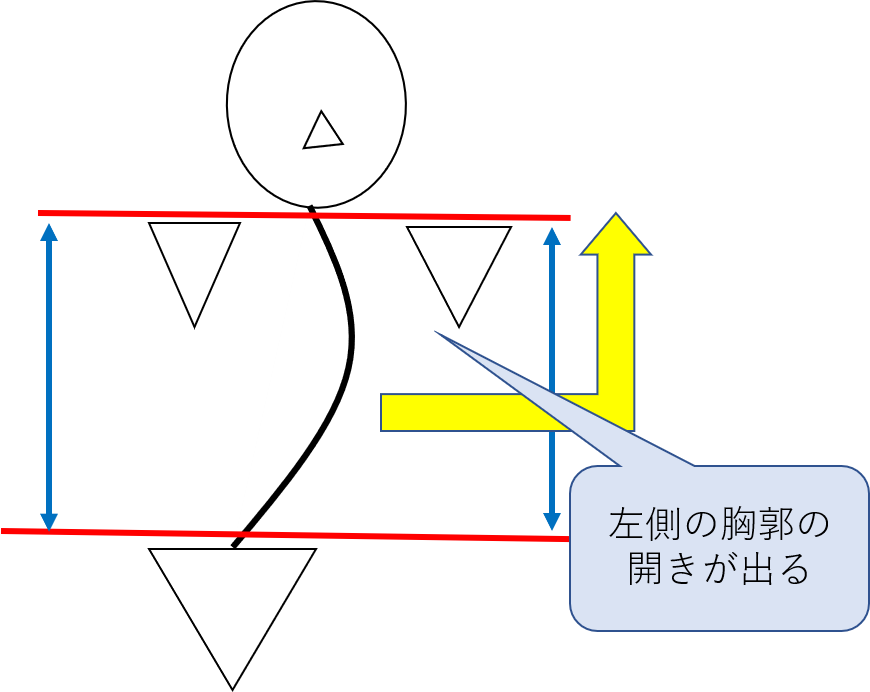
図:体幹の立ち直り反応のイメージ
具体的な方法を記した記事は以下にあります。

8.まとめ
今回は、THA術後の脚長差を呈した患者を経験して「脚長差とはなんなのか?」について再考した内容を紹介していきました。
術後に「足の長さが違う」というのは手術を受けた本人はやはりショックだと思います。
「これからずっと足底版入れないといけないの?」
「歩くの違和感あるな」
など、ネガティブな思考が生まれやすくなると思います。
そんな時、しっかり脚長差を評価して改善できるものであれば、しっかり説明して改善に導くことが出来れば最高ですよね!!
今回は、そういった術後の満足度に直結する部分を知ることが出来ました。
それでは本日はこの辺で!
今回も最後までお読みいただきありがとうございました!!
コメント