どうも。
KABOSUです。
今回は理学療法について書いていきます。
皆さんは腰椎椎間板ヘルニアを評価するときまず何から始めますか?
専門家の方なら大抵「SLRテストを診ます」という方は多いのではないでしょうか?
参考書などでも必ずといっていいほど評価項目に挙がっていますからね。
このSLRテストですが、具体的な方法や応用法などを聞いたことあるでしょうか?
SLRテストも深く掘り下げていくと奥が深いです。
今回はそのSLRテストについて記事にしていきたいと思います。
1.SLRテストとは?
SLRテストとは、下肢伸展挙上テスト(Straight Leg Raising test)の略語です。
主に椎間板ヘルニアの診断に用いられますが、SLRテスト単体では確定診断は付きません。
あくまで椎間板ヘルニアに診断方法の一つの検査という形になります。
ちなみにSLRテストは簡単に言うと”坐骨神経”を伸長するテストになります。
坐骨神経はL4.L5.S1.S2.S3から出る神経により構成されます。
つまり下位腰椎を評価するテストとも言えます。
以下に具体的な方法を記します。
検査方法
対象者は仰向けになる
下肢を中間位(股関節内外転・内外旋ちゅかんい)として、踵の下を手で支える
他方の手は膝関節伸展位を保持するために膝蓋骨の上に置くか、骨盤の回旋、挙上を防ぐために上前腸骨棘に置く
健常であれば、70~90°までは疼痛を伴わずに挙上可能である
陽性徴候(SLRテスト時の反応)
挙上途中で坐骨神経に沿った疼痛(足先まで痺れるなど)
大腿・下腿後面の全体的な痛み
臨床的意義
●腰仙部神経根に対する代表的な神経伸長テストである
●椎間板ヘルニアに対するもっとも重要な疼痛誘発検査である
●椎間板ヘルニア以外の病態でも陽性徴候を示すことがあるので、他の神経伸長テストや神経学的所見を合わせて考え、本手技の陽性所見を解釈すべきである
●疼痛が発生する角度・部位・性状などを記録しておく
腰椎椎間板ヘルニアガイドラインから抜粋したSLRテストの妥当性
SLRテストと安静時痛・夜間痛・咳嗽痛・鎮痛薬の必要度・歩行障害の関係を調査した研究では、SLR テストの結果と臨床症状は正の相関関係にあり、SLR テストの下肢挙上の角度が腰椎椎間板ヘルニアの重症度を現す。
椎間板ヘルニアが原因の坐骨神経痛において、病歴と理学所見の意義を検討したメタアナリシスでは、SLR テストが椎間板ヘルニアによる坐骨神経痛に対して感度が 0.85と高く信頼性のある徴候であり、特異性も 0.52 であった。
特徴的な症状・所見を検討した腰椎椎間板ヘルニア、中心性狭窄、外側狭窄の腰部神経根圧迫性病変をきたす3疾患での比較照研究では、脊柱可動性の減少は腰椎椎間板ヘルニア群で著明であり、SLR テスト陽性は腰椎椎間板ヘルニア群では高頻度で、腰椎過伸展テスト陽性率は同等であった。
一般に腰椎椎間板ヘルニアでは、筋力低下・知覚鈍麻・深部腱反射低下など神経学的脱落所見を呈することが多い。しかし、SLR テスト以外の所見・筋力・知覚・腱反射などの神経学的所見は診断と一致しない。
2.SLRテストの解釈の仕方
一般的にはSLRテストを行う際には、
”35°~70°までの間で神経症状が出るかどうか”
を診ていきます。
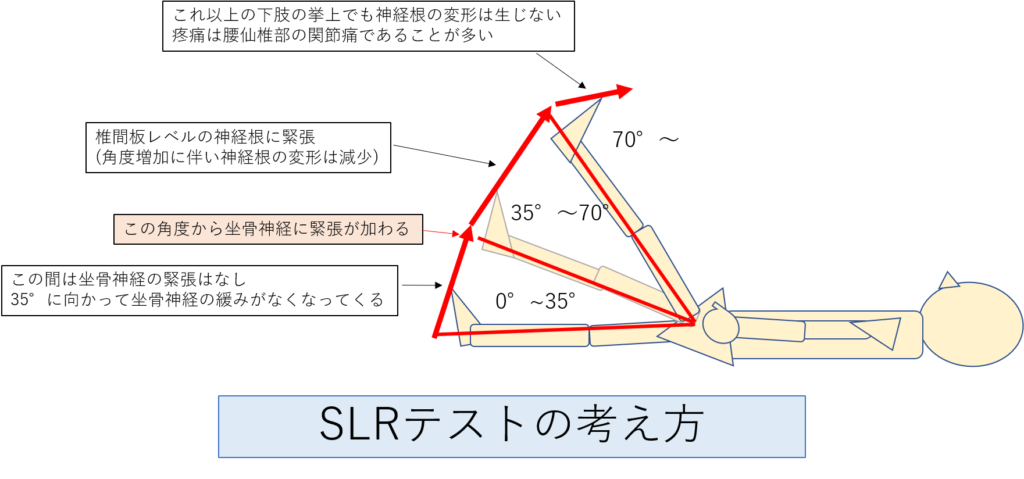
坐骨神経は、通常70°で完全に伸長され、その長さは約2~6㎝である
(Scham SM et al 1971)
上記の図はSLRテストの角度ごとに起こっている現象について記しています。
そして、文献からも坐骨神経はSLR70°で完全に伸長され、それ以上伸びないということがわかっています。
ここからは上記の図を参考にSLRの角度ごとに何が起こっているのかをまとめていきます。
SLRテスト0°~35°の間で起こる現象
この間は坐骨神経の緊張はありません。
この間で何かしらの症状が出る場合は筋性の問題や精神的な問題が考えられます。
※筋性の問題⇒ハムストの短縮などバックラインの問題
※精神的な問題⇒緊張のコントロールが出来ていない場合など
ちなみにアクティブSLRテストはこの0°から35°間で評価を行います。
坐骨神経の干渉がないためより筋の問題がはっきりしてくるためです。
アクティブSLRテストについて興味があればこちらからご覧ください。
ASLRテスト(アクティブSLR)の評価方法【体幹機能の検査方法】
SLRテスト35°~70°の間で起こる現象
SLR35°を境に坐骨神経が伸長され始めます。
この間でSLR中に神経症状が確認されれば椎間板ヘルニアが影響していると考えていきます。
ただし、同時にハムストリングスの緊張も高まっていきますので、筋性の問題との鑑別も必要になってきます。
鑑別方法に関してはこの後の項で説明していきます。
SLRテスト70°以上で起こる現象
SLRテスト70°を超えると坐骨神経は伸長しなくなります。というか伸長しきってしまいます。
つまり検査による神経系症状の増悪は70°までで止まるということです。
70°以上を超えて症状が出現する場合は、腰仙椎部の関節痛であると考えていきます。
3.SLRテストの応用
これまでSLRテストの詳細を述べてきました。
ここからは通常のSLRテストにいくつか操作を加えて細かく見ていく評価法を説明していきます。
ケルニッヒ徴候
背臥位で対象者の膝を屈曲させて同時に股関節を屈曲させ、次に股関節は屈曲したままで膝を伸展させるテスト法です。
※SLRテストと合わせて陽性反応が出る場合、より腰椎椎間板ヘルニアが疑われる
ブラガードテスト
SLRテストと同様に膝関節伸展位のまま股関節を屈曲させていきます。
エンドフィールもしくは痛み・しびれが出たら少し挙上を緩めた所から足関節を背屈させるテストになります。
※ケルニッヒ徴候と同様にSLRテストと合わせて陽性反応が出る場合、より腰椎椎間板ヘルニアが疑われる
筋性の問題が神経性の問題かを判断するテスト
上の項で少し話に出てきましたが、SLRテスト(35°~70°の間)で陽性症状が出た際により信憑性を高めるために行うテストです。
坐骨神経の問題なのか、筋の短縮(ハムストリングス)の問題なのかを評価する方法です。
□SLR時に下肢後面に疼痛が生じたら下肢をさげて以下のことを実施する
●顎が胸に触るように頸部を屈曲させる
●他動的に足関節を背屈させる
□判定
●Pain(-)ならば筋の短縮
●Pain(+)ならば硬膜の問題
※頭部を屈曲させる+足関節を背屈させることで坐骨神経のみならず硬膜の伸長も行うことになる。そこで痛み・しびれが増強すれば神経系の問題であることが示唆される。
※逆に頸部屈曲で疼痛・しびれが寛解すれば腹筋の収縮による相反神経抑制によるバックラインの抑制がかかっていることが考えられ、それはつまりハムストリングスなどのバックライン問題であることが示唆される。
坐骨神経から先の末梢神経の問題の有無を確認する方法
坐骨神経も膝から遠位で3つの神経に分岐します。
その分岐した神経をそれぞれ評価する方法です。
下腿後面に痛みや痺れが強い場合に評価していきます。
評価方法は以下の通りです。
①SLR+外反+背屈 = 坐骨神経・脛骨神経
②SLR+内反+底屈 = 腓骨神経
③SLR+内反+背屈 = 腓腹神経
このようにSLRテストに足部の動きを加えることで坐骨神経のより末梢の神経の鑑別までできるようになります。
両側SLR
次は、仙腸関節性の問題なのか、腰椎由来の問題なのかを判断する方法です。
□方法
背臥位にて、膝関節伸展位のまま疼痛などの症状が出現するまで両下肢を持ち上げて股関節を屈曲させていく
※片側SLRと比べると、両側SLRは骨盤がより不安定となるので、神経の緊張は少ない
□判定
●70°未満で症状誘発⇒仙腸関節由来
●70°以上で症状誘発⇒腰椎由来
4.まとめ
今回はSLRテストについてまとめていきました。
SLRテスト自体は臨床場面で使用頻度は非常に高いと思います。
しかし、実際にSLRテストについて深く考えたことはないのではないでしょうか?
単純にSLRをしてしびれなどが出るかどうか?など・・・
深く掘り下げていくと意外と奥が深いことがわかります。
せっかく評価していくのでその中でもいくつかの応用であったり細かく診る術をもっておくと治療の幅が広がってくると思います。
それでは本日はこの辺で。
今回も最後までお読みいただきありがとうございました!!

コメント